こんにちは。文京区で「おだぎり歯科クリニック」を開いております、歯科医の小田切陽子です。
診察室で「神経を抜く必要がありますね」とお伝えすると、患者さんの表情がふっと曇る瞬間があります。先日も、お子さんを連れて来院された30代のお母さまが、「先生、神経を抜くって痛いんですよね?歯が死んでしまうんですか?」と、少し青ざめた顔で聞いてこられました。
たしかに、「神経を抜く」という言葉は、響きだけでもちょっと怖いですよね。なんだか取り返しのつかないことをされてしまうような、そんな印象を持たれる方が多いのも無理はありません。
でも、根管治療(こんかんちりょう)と呼ばれるこの治療は、本来であれば抜歯になっていたかもしれない大切な歯を、なんとか残すための治療なのです。
この記事では、20年以上にわたって診療現場で患者さんと向き合ってきた経験をもとに、「神経を抜く」とは具体的にどんな治療なのか、痛みはあるのか、治療後の歯はどうなるのか、なるべく神経を残すためにできることは何か、患者さんから実際によく寄せられる疑問にひとつずつお答えしていきます。
不安を抱えたまま治療に臨むのと、治療の意味を理解した上で臨むのとでは、心の負担がまったく違います。少しでも安心して歯科医院の椅子に座っていただけるよう、診察室でお話しする気持ちで書きました。どうぞお付き合いくださいね。
目次
そもそも「神経を抜く」とはどんな治療?
まずは「神経を抜く」というのが、歯のどこに対して、何のために行う治療なのかを整理しておきましょう。ここがふんわりしていると、後の話も腑に落ちにくくなりますからね。
歯の中にある「歯髄」のはたらき
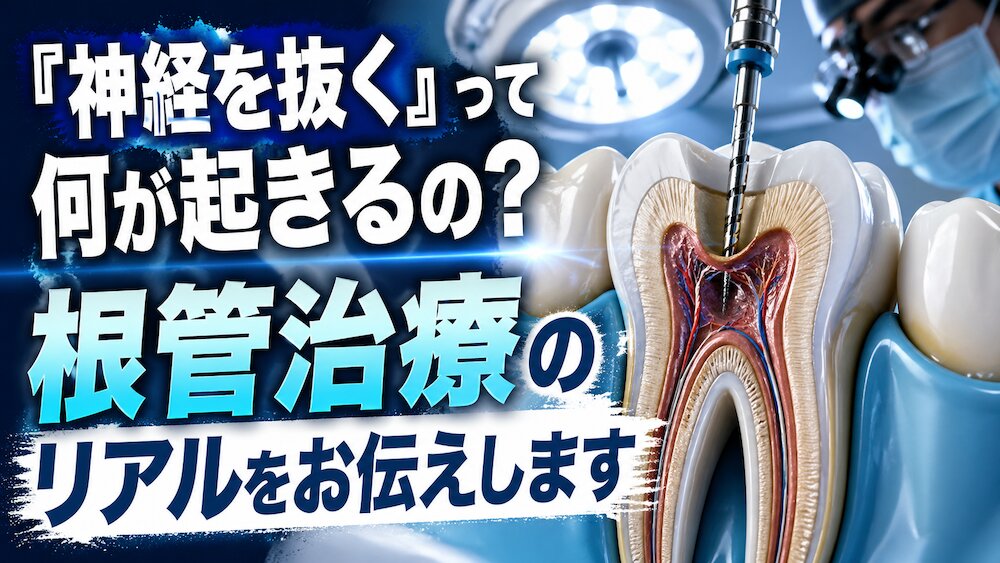
歯は、外から見ると硬い白い塊のように見えますが、中身は実はとても繊細な構造をしています。表面のエナメル質、その下の象牙質、そして一番奥に「歯髄(しずい)」と呼ばれる柔らかい組織があります。
この歯髄こそが、いわゆる「歯の神経」です。とはいえ、神経だけで構成されているわけではなく、血管やリンパ管も通っている、いわば歯の生命線のような存在です。
歯髄の主な役割は3つあります。
- 痛みなどの感覚を脳に伝える「センサー」としてのはたらき
- 血液を通じて歯に栄養や水分を送り届ける役割
- 細菌の侵入から歯を守る免疫機能
つまり、歯髄は単なる「痛がる神経」ではなく、歯そのものを生き生きと保ってくれている、とても大切な組織なのです。
根管治療=歯の根っこのお掃除
歯髄は、歯の頭の部分から根っこの先まで、細い管状になって伸びています。この管のことを「根管(こんかん)」と呼びます。
根管治療とは、虫歯菌などの感染で炎症を起こした歯髄を取り除き、根管の中をきれいに洗浄・消毒し、最後に薬を詰めて細菌が再び入り込まないように密封する一連の治療のことを指します。歯の根っこの中をていねいにお掃除して、清潔にしてから蓋をしてあげるイメージですね。
この治療がうまくいけば、神経を失っても歯そのものを残せます。逆に、根管治療をせずに放置してしまうと、感染が顎の骨にまで広がり、最終的には抜歯せざるを得なくなることが少なくありません。
「抜髄」と「感染根管治療」の違い
患者さんから「抜髄って何ですか?感染根管治療と違うんですか?」と聞かれることがあります。どちらも根管治療の一種なのですが、実は対象とする歯の状態が異なります。
抜髄は、まだ生きている歯髄を取り除く治療です。虫歯が深くなって歯髄に強い炎症が起きてしまっている、いわゆる「不可逆性歯髄炎」の状態に対して行います。
一方、感染根管治療は、すでに歯髄が死んでしまっていたり、過去に治療した根管に再び細菌が入り込んでしまったりしているケースに対して行うものです。死んでしまった組織や感染した部分をきれいに取り除き、根管内を無菌に近い状態にしていく治療です。
ざっくり言えば、「神経が生きているうちに行うのが抜髄」「神経がすでに死んでいる、あるいは再感染している場合に行うのが感染根管治療」と覚えていただけると、診察室での説明もスッと入ってくると思います。
神経を抜く必要があるのはどんなとき?
「先生、こんな痛みが出てきたんですけど、神経を抜くことになりますか?」というご相談をよくいただきます。判断には実際にお口の中とレントゲンを確認する必要がありますが、目安となるサインはいくつかあります。
ズキズキ続く自発痛のサイン
何もしていないのに、ズキズキと脈打つように痛む。夜、横になると痛みが強くなって眠れない。鎮痛剤を飲んでも、効きが悪くなってきた。こうした「自発痛」は、歯髄が強く炎症を起こしているサインのひとつです。
虫歯が浅いうちは、冷たいものでしみる程度の症状ですみますが、菌が歯髄まで到達すると、自分で何とか戦おうと炎症が強まり、激しい痛みが出るようになります。この段階に入ってしまうと、残念ながら歯髄を残すのは難しいケースが多くなります。
冷たいもの・温かいものへの異常な反応
「冷たい水がしみる」というのは比較的よくある症状ですが、それが「異常に強くしみる」「しみたあと、しばらく痛みが引かない」場合は要注意です。
さらに進行すると、温かいものに対して痛みが出始めることがあります。「温かいお茶を飲んだら、ジンジンと長く痛みが続いた」というのは、歯髄の炎症がかなり進んでいるサインです。冷たいものは痛みを和らげる方向に働き、温かいものは炎症を刺激してしまうため、こうした反応の違いが現れます。
噛んだときの強い痛みや歯ぐきの腫れ
噛むと響くように痛む。歯ぐきにポコッとできものができて、押すと膿のようなものが出る。こういった症状が出ているときは、感染が歯の根の先まで広がり、骨の中で膿が溜まっている可能性があります。
このケースでは、すでに歯髄が死んでしまっていることが多く、感染根管治療の対象になります。「腫れていたけど、何日かしたら自然に治まったから大丈夫」と思って放置される方もいらっしゃいますが、実際には炎症がくすぶっているだけで、また再発を繰り返すことがほとんどです。
下記のような症状が複数当てはまる場合は、できるだけ早めに歯科を受診してくださいね。
- 何もしなくてもズキズキ痛む
- 痛みで夜眠れない
- 温かいもので長く痛みが続く
- 噛むと響くように痛い
- 歯ぐきが腫れている、膿が出る
- 歯の色が黒っぽく、または灰色っぽく変色している
治療は実際どう進む?根管治療のリアルな流れ
「先生、根管治療ってどんなことをするんですか?」と聞かれたとき、私は実物の歯型や写真をお見せしながらご説明するようにしています。文字だけでも、なるべく診察室と同じ感覚で伝わるよう書いてみますね。
ステップ1:診査・診断と麻酔
まず行うのは、レントゲン撮影や視診による診査・診断です。虫歯の深さ、神経の状態、根の先に病変があるかどうかをしっかり把握することから始まります。
治療方針が固まったら、麻酔をします。「神経を取るのに麻酔って効くんですか?」と心配される方も多いのですが、しっかりと麻酔を効かせれば、ほとんどの場合、治療中の痛みは感じません。ただし、強い炎症が起きている場合は麻酔が効きにくいこともあるため、必要に応じて追加の麻酔を行います。
ステップ2:歯髄の除去と根管内の清掃
麻酔が効いていることを確認したら、虫歯になっている部分を取り除き、歯髄に到達するための小さな入り口を作ります。そこから「リーマー」や「ファイル」と呼ばれる、針のような細い器具を使って、歯髄を丁寧に取り除いていきます。
根管はとても細く、しかも複雑に枝分かれしていることが多いので、ここが治療のいちばん繊細なポイントです。マイクロスコープ(歯科用顕微鏡)を使うと、根管内を肉眼の20倍ほどに拡大して見ることができ、取り残しのリスクを大きく減らせます。
清掃と並行して、薬液による洗浄を繰り返し、根管内を可能な限り無菌に近い状態に整えていきます。
ステップ3:薬剤の充填と密封
根管内が十分にきれいになったら、ガッタパーチャと呼ばれるゴム状の薬剤を根の先までしっかりと詰めていきます。これを「根管充填」と言います。すき間ができてしまうと、そこから細菌が再び繁殖してしまうため、密に、かつ正確に充填することがとても大切です。
詰め終わったら、再びレントゲンで確認し、根管充填が根の先まできちんと届いているかをチェックします。ここまでで、いわゆる「神経を抜く治療」のメインとなる工程はひと区切りです。
ステップ4:土台と被せ物の装着
根管治療が終わっても、それで完了ではありません。神経を取った歯は、内部が空洞になっており、強度が落ちています。そのまま放っておくと、噛む力に耐えきれず、歯が割れてしまうリスクが高まります。
そこで、コア(土台)と呼ばれる芯のようなものを入れて補強し、その上にクラウン(被せ物)をかぶせて歯の形と機能を回復させます。被せ物は、保険適用の銀歯や硬質レジンのほか、自費でセラミックやジルコニアなど、見た目や耐久性の高い素材を選ぶことも可能です。
ざっくりと流れをまとめると、次のようになります。
- 1回目:診査・麻酔・歯髄の除去・根管内の清掃
- 2〜4回目:根管内の洗浄・消毒・薬剤の交換
- 5回目前後:根管充填
- 6回目前後:土台の作製
- 7回目前後:被せ物の装着
症状の重さや根の本数によって回数は前後しますが、おおむね1か月から1か月半程度かけて、じっくり進めていく治療だとイメージしてくださいね。
「治療中・治療後は痛い?」気になる痛みの真実
「先生、根管治療って痛いって聞くんですけど、本当ですか?」これは本当によく聞かれる質問です。正直にお話ししますね。
治療中は基本的に麻酔で痛くない
治療中の痛みについては、しっかりと麻酔を効かせていれば、ほとんどの患者さんが「思っていたよりずっと楽でした」とおっしゃいます。
ただし、最初にお伝えしたように、強い炎症があるときは麻酔が効きにくくなることがあります。その場合は、追加の麻酔を打つ、別の場所から麻酔を効かせる、いったん炎症を抑える処置をしてから日を改める、といった対応で痛みを最小限に抑えていきます。
「痛い思いをするくらいなら治療を受けたくない」と感じてしまうお気持ちはよく分かりますが、痛みのコントロールは現代の歯科治療において確実に進歩しています。痛みが心配な方は、遠慮なく担当医にその旨を伝えてください。
治療後数日は鈍い痛みが出ることも
治療を終えてご帰宅いただいたあと、その日の夜から2〜3日くらいの間、「鈍い痛みが出る」「噛むとちょっと響く」といった症状が出る方もいらっしゃいます。
これは、治療によって一時的に根の周囲に刺激が加わったことで、組織が反応している状態です。通常は数日から1週間ほどで自然に治まっていきます。処方された痛み止めを上手に使いながら、安静に過ごしていただくのがいちばんです。
実際、私の患者さんでも「初日は少しズキズキしましたが、2日目にはだいぶ落ち着きました」という方がほとんどです。
1週間以上痛みが続くときの対処法
ただし、1週間以上経っても強い痛みが続く、あるいはどんどん痛みが強くなっていく場合は注意が必要です。考えられる原因はいくつかあります。
- 根管内に感染源が残っている
- 根管の形状が複雑で、清掃が十分にできていない
- かみ合わせが強く当たりすぎている
- 歯にひびや破折が起きている
このような場合は、早めに担当の歯科医院に連絡をしてください。ご自身で「もう少し様子を見よう」と判断してしまうと、感染が広がってしまうことがあります。「ちょっとしつこいな」と感じたら、迷わず相談していただいて大丈夫ですよ。
治療回数と費用の目安
「先生、根管治療って何回くらい通うんですか?」「保険でできるんですよね?」これも本当によくいただく質問です。お財布事情も含めて、納得した上で治療を受けていただきたいので、率直にお伝えしますね。
通院回数と治療期間
通院回数は、治療する歯が前歯か奥歯か、根の本数や状態によって変わってきます。一般的な目安は次のとおりです。
- 前歯(根が1本):3〜5回程度
- 小臼歯(根が1〜2本):4〜6回程度
- 大臼歯(根が3〜4本):5〜7回程度
これに加えて、土台と被せ物の作製にもう数回の通院が必要になります。全体としては、初診から被せ物が入るまで、おおよそ1か月半から2か月程度かかると見ておくとよいでしょう。
保険診療と自費診療の費用相場
費用については、保険診療と自費診療で大きな差があります。下の表にざっくりまとめてみました。
| 項目 | 保険診療 | 自費診療 |
|---|---|---|
| 1回あたりの治療時間 | 約20〜30分 | 約60〜90分 |
| 通院回数(根管治療部分) | 4〜6回 | 2〜3回 |
| ラバーダム(防湿) | 原則使用しない | ほぼ必ず使用 |
| マイクロスコープ | 使用しないことが多い | 標準的に使用 |
| 根管治療の患者負担額の目安 | 数千円〜1万円程度 | 1本あたり10〜20万円程度 |
| 被せ物の選択肢 | 銀歯・硬質レジンなど | セラミック・ジルコニアなど |
保険診療は経済的な負担が軽い分、使える機材や時間に制約があります。自費診療は費用がかかる代わりに、専門的な機材と十分な時間をかけた治療が可能です。
どちらを選ぶかは、患者さんの価値観やライフスタイル、歯の状態によります。一概に「自費がいい」とも言い切れません。「とにかく今ある痛みをまずおさえたい」というケースもあれば、「一生大切に使いたい歯だから、できる限り精度の高い治療をしたい」というケースもあります。
成功率の違いをどう考える?
費用の話とあわせてお伝えしておきたいのが、治療の成功率です。日本国内のいくつかの研究では、保険診療における根管治療の成功率は30〜50%程度、専門的な機材を用いた精密な根管治療では80〜90%程度との報告があります。
数字だけを見るとショックを受ける方もいらっしゃるかもしれません。ただ、これは「保険診療がだめ」ということではなく、現行の保険制度の枠組みの中では、ラバーダムやマイクロスコープを十分に活用するのが難しいという背景があるのです。
歯内療法に詳しい歯科医師を学会のリストから探したい方は、一般社団法人 日本歯内療法学会の公式サイトをのぞいてみてください。患者さん・ご家族向けのパンフレットや、専門医の所在地を調べる手がかりが用意されています。
神経を抜いた後の歯はどうなる?知っておきたいこと
「神経を抜いた歯って、もう死んでるってことですか?」これも患者さんから本当によくいただく質問です。少し悲しい言い方になりますが、結論からお伝えすると、神経を抜いた歯は、生きている歯と同じ状態には戻らないというのが正直なところです。
それでも、ちゃんとケアをすれば長く使い続けられます。だからこそ、抜いた後のことを知っておいていただきたいのです。
歯がもろくなる仕組み
歯髄には、血管が通っていて、歯に水分や栄養を届けています。神経を抜くということは、その血管も一緒に取り除くということ。すると、歯の内部は徐々に乾燥し、しなやかさを失って、もろくなっていきます。
たとえるなら、生木と乾いた枝の違いです。生きた木はしなって折れにくいですが、乾燥した枝はパキッと折れやすい。神経を抜いた歯も同じで、強い力がかかった瞬間に「歯根破折」と呼ばれる縦のひびが入りやすくなります。
歯根破折が起きてしまうと、残念ながら抜歯にいたるケースが多くなります。だからこそ、神経を抜いた後の歯には、土台と被せ物でしっかり補強し、無理な力がかからないようケアしていくことが大切です。
寿命を延ばすために大切なこと
神経を抜いた歯がどれくらい長持ちするかは、その後の使い方とケア次第です。ある研究では、神経を抜いた歯の寿命の中央値は10年から30年とされ、適切な治療と日々のケアを続けた場合には、20年以上機能している歯も少なくありません。
寿命を延ばすために、私が患者さんによくお伝えしているポイントをまとめておきますね。
- 硬すぎるもの(氷、堅焼きせんべい、フランスパン、骨つき肉など)を治療した歯で噛まない
- 歯ぎしりや食いしばりがある人はナイトガード(マウスピース)を使う
- 治療後の被せ物は、隙間ができないよう精度の高いものを選ぶ
- 治療した歯と歯の間も、デンタルフロスで毎日清掃する
- 半年に一度は歯科で定期検診とクリーニングを受ける
派手なことではなく、むしろ「当たり前のこと」が長持ちのコツです。
定期検診と日々のケア
神経を抜いた歯は、痛みを感じるセンサーがありません。これは「治療中は楽でいい」という反面、「異変に気づきにくい」という大きなデメリットでもあります。
虫歯が再発しても、ひびが入っても、患者さん自身ではまったく気づかないことが多いのです。気づいたときには大きな膿がたまっていた、被せ物の下で根がボロボロになっていた、というケースも珍しくありません。
だからこそ、神経を抜いた歯ほど、定期検診の重要性が増します。3か月から半年に1度のペースで、レントゲンや視診でチェックしてもらう習慣をつけてください。早期に異変を見つけられれば、再治療で対応できる可能性も大きく広がります。
下の表は、神経を抜いた後の歯のリスクと、それに対するセルフケアをまとめたものです。
| リスク | 具体的な内容 | セルフケア・対応 |
|---|---|---|
| 歯根破折 | 強い力で歯が縦に割れる | 硬いものを避ける、ナイトガード活用 |
| 二次虫歯 | 被せ物の隙間からの再感染 | 毎日のフロス、定期検診 |
| 根の再感染 | 根管内の細菌が再び増える | 精密な根管治療、定期的なレントゲン |
| 歯の変色 | 内部が暗く変色する | ホワイトニングや被せ物で対応 |
| かみ合わせの変化 | 治療後の調整不足 | 定期的なかみ合わせチェック |
なるべく神経を残すために、いまできること
ここまでお読みいただいて、「神経を抜くって、やっぱり大ごとなんだな」と感じた方も多いかもしれません。
そう、まさにその通りなのです。歯科医としていちばん大切にしたいのは、「神経を抜かずに済むなら、抜かない選択肢を一緒に考える」というスタンスです。
早期発見・早期治療がいちばんの予防
神経を抜くケースのほとんどは、虫歯の進行が原因です。逆に言えば、虫歯を早い段階で見つけて治療すれば、神経を残せる可能性がぐっと高くなります。
「歯がしみるな」「ちょっと違和感があるな」という小さなサインのうちに歯科を受診してください。痛みが出てから駆け込むと、すでに歯髄が炎症を起こしていて、抜髄が必要になることが多いのです。
定期検診を半年に一度受けるだけで、初期虫歯のうちに対応できる確率は格段に上がります。20年診療をしていて、これは本当に強く実感していることです。
神経を残す「歯髄温存療法」という選択肢
「歯髄に近いところまで虫歯が進んでしまったけれど、まだ歯髄自体は元気そう」というギリギリのケースでは、神経を抜かずに残す治療も選択肢に入ります。
「歯髄温存療法」と呼ばれる治療で、虫歯を取り除いた後、歯髄の上にMTAセメントなど特殊な材料を置いて、歯髄を保護しながら回復を待つというものです。すべてのケースに適用できるわけではありませんが、条件が合えば、神経を残せる可能性が大きく広がります。
ただし、歯髄温存療法は保険適用外のことが多く、また高い精度を要する治療なので、行っている歯科医院は限られています。気になる方は、相談先を選ぶときに「歯髄保存療法」「MTAセメントを用いた治療」などのキーワードで調べてみてくださいね。
信頼できる歯科医師を見つけるコツ
最後に、これは私が患者さんによくお伝えしていることなのですが、「治療の選択肢をきちんと説明してくれる歯科医師」を選んでください。
「もう神経抜くしかないですね、はい次回」だけで終わってしまうクリニックよりも、「こういう状態だから、抜髄が必要です。ただし、こういう方法で歯髄を残せる可能性も少しはあります。費用はこれくらいで、メリットとデメリットはこうです」と、複数の選択肢と根拠を示してくれる先生のほうが、長く付き合うパートナーとして安心できます。
特に根管治療は、その後の歯の寿命を大きく左右する治療です。歯内療法を専門にしている歯科医師の存在もぜひ知っておいてください。日本歯内療法学会の専門医・指導医ページでは、認定された専門医や研修施設の情報を確認できます。お住まいの近くで、専門的な治療を受けたい方の参考になるはずです。
まとめ
「神経を抜く」という言葉に、最初は身構えてしまった方も、ここまで読み進めていただいて、少し見方が変わってきたかもしれませんね。
神経を抜くのは、歯を諦めるためではなく、歯を残すための治療です。それでも、神経を抜かずに済むに越したことはありません。
大切なのは、次のような向き合い方です。
- 痛みや違和感を感じたら、できるだけ早く歯科を受診する
- 半年に一度は定期検診を受け、虫歯を早期発見する習慣をつける
- 治療を受けるときは、説明をしてくれる歯科医師を選ぶ
- 神経を抜いた歯は、より丁寧にケアして長持ちさせる
歯は、一度失うと戻ってきません。だからこそ、今ある歯を一本でも多く、長く、健やかに保つこと。それが私たち歯科医の願いであり、患者さんご自身にもぜひ意識していただきたいことです。
不安や疑問があれば、迷わずかかりつけの歯科医院にご相談くださいね。「こんなこと聞いていいのかな?」と思うようなことでも、患者さんの安心のためなら、いくらでもお話ししたいと思っているのが、私たち歯科医です。
あなたの大切な一本一本の歯が、これからもずっとお口の中で元気に働き続けてくれますように。